
Fibrinogen-Messung
Nach den Beiträgen zum Fibrinogen-Marketing und zur Fibrinogen-Indikation folgt jetzt ein Beitrag zur sogenannten „funktionellen“ Fibrinogen-Messung.
Hintergrund
In der Fachinformation (FI) zum Fibrinogen-Präparat (Haemocomplettan) vom März 2005 wird vom Hersteller (ZLB Behring) darauf hingewiesen, dass vor Anwendung von Haemocomplettan der Fibrinogenspiegel nach Clauss bestimmt werden soll und eine präzise Überwachung einer Substitutionstherapie mit Hilfe von Laboruntersuchungen (mittels geeigneter Methoden zur Bestimmung der Fibrinogen-Aktivität, z.B. Methode nach Clauss) insbesondere zur Vermeidung von Überdosierungen unerlässlich ist. Diese Aussagen bleiben bei (ZLB) CSL Behring über die Jahre unverändert (März 2005, Januar 2007, Januar 2009, August 2011).
Erst mit der FI vom Oktober 2012 ändert sich dies. Jetzt heißt es an gleicher Stelle: „Der (funktionale) Fibrinogenspiegel sollte bestimmt werden, um die individuelle Dosierung zu berechnen.“
Dieser Strategiewechsel hat - möglicherweise - Methode (s. dazu Fibrinogen-Marketing): Es wird der Versuch unterstellt, eine „funktionale“ Beurteilung eines Gerinnsels über die ROTEM-Diagnostik (TEM International) anstelle einer Fibrinogen-Konzentrations-Bestimmung nach Clauss einzuführen, die allerdings ausdrücklich von den Fachgesellschaften (z.B. S3-Leitlinie [3] und der Bundesärztekammer [1] gefordert wird.
Die Nachfrage bei der Fa. CSL Behring [2] auf die Frage, was unter dem so genannten „funktionellen“ Fibrinogen zu verstehen ist, ergibt: Die Änderung des Wortlautes in der Fachinformation von Haemocomplettan P (Oktober 2012, RZ) erfolgte im Rahmen einer Anpassung der Fachinformation an die CORE SmPC FOR HUMAN FIBRINOGEN PRODUCTS der EMA (Januar 2009, RZ). Sowohl körpereigenes als auch zugeführtes Fibrinogen ist nicht immer komplett gerinnbar. Deshalb wird eine funktionelle Bestimmung empfohlen, um keine falsch hohen Werte zu dedektieren. Die übliche Testmethode zur Bestimmung des funktionellen Fibrinogens ist die Methode nach Clauss. Wir sehen daher beide Formulierungen als kongruent an [2].
Die Nachfrage bei der Fa. TEM International (Medical Director, KG) ergibt (August 2013): Wegen Auslandsverpflichtungen kann leider kein Beitrag erstellt werden.
Die Rotem-Diagnostik wird mehrfach als „funktionelle“ Fibrinogen-Messung bezeichnet [z. B. 9, 18, 19, 21] und der Effekt einer Fibrinogen-Zufuhr sollte eher anhand der Vollblut-Gerinnung anstatt der Fibrinogen-Plasma-Konzentration beurteilt werden („… it appears preferable to understand the impact of fibrinogen supplementation on whole-blood clotting than to know the concentration of fibrinogen in plasma”) [23].
Aus diesen Gründen wird im Folgenden untersucht, ob sich eine Rotem-Diagnostik zur „funktionellen“ Fibrinogen-Bestimmung eignet oder nicht.
Da sich die meisten Publikationen auf die Rotem-Diagnostik (Thrombelastometrie) beziehen, wird (vorläufig) auf die nur teilweise vergleichbare Messung der maximalen Amplitude (MA) der „funktionellen“ Fibrinogen (FF) Thrombelastographie (TEG) verzichtet [23].
Rotem und Fibrinogen-Konzentration
Auf der Website der Fa. TEM International [26] findet sich folgende Formulierung: „fib-tem® ist ein gebrauchsfertiges ROTEM®-Systemreagenz zur Bestimmung der Fibrinogenkonzentration und der Qualität der Fibrin-Polymerisation im Citratblut. Das Reagenz bewirkt eine Plättcheninhibition, wodurch ein reines Fibringerinnsel entsteht und gemessen wird."
Das Ergebnis dieses Tests (MCF, maximum clot firmness = maximale mechanische Gerinnselfestigkeit) wird in mm (Amplitude) angegeben. Wird nicht der Endwert abgewartet, kann auch ein CA-Wert (Clot Amplitude) nach z.B. 10 oder 5 min abgelesen werden (CA 5 / 10), um Zeit zu sparen.
Lineare Beziehungen zwischen Fibrin-Konzentration und Rotem
In der Literatur werden häufig lineare Beziehungen zwischen der Fibrinkonzentration (cFib, g/l) und dem FIBTEM-Test als MCF oder A10 (Ca10) bzw. A5 (CA5) (mm) angegeben. Die Daten stammen von Trauma-Patienten, Patienten der Chirurgie einschließlich Herzchirurgie (CPB) sowie Probanden. Da die Funktionen nur in Ausnahmefällen genannt werden, wurden sie aus den entsprechenden Abbildungen (cFib vs. MCF oder MCF vs. cFib) nach maximaler Vergrößerung grafisch entwickelt. Das Ergebnis findet sich in der folgenden Tabelle.
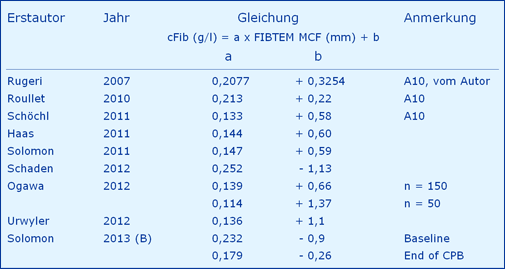
Welche Schlussfolgerungen sind daraus abzuleiten:
- Der Normalwertbereich der cFib von 2,5 bis 3,0 g/l entspricht einer MCF von 10 - 18 mm, deutlich kleiner als bisher als Normalwert angegeben 9 - 25 mm [8].
- Im diagnostisch interessanten Bereich unter 2 g/l streut die MCF von 6 - 12,5 mm und ist damit diagnostisch nicht verwertbar.
- Folgt man der Behauptung, ein MCF-Wert < 8 mm stehe für eine erhöhte Blutungsneigung [29], in der Abb. eingezeichnet, dann liegt die entsprechende cFib zwischen ca. 0,9 und 2,3 g/l, also eine diagnostisch kaum verwertbare Angabe.
Da ist selbst der Hersteller zurückhaltender: „Der kritische plasmatische Fibrinogenspiegel, ab welchem Blutungen auftreten können, liegt bei ungefähr 0,5 - 1,0 g/l.“ (CSL Behring, Fachinformation Haemocomplettan, Oktober 2012), identisch mit den Vorgaben der EMA (European Medicines Agency). - Ein POC-Algorithmus für „blutende“ kardiochirurgische Patienten, denen ein Fibrinogen-Konzentrat routinemäßig bei einem A10-Wert (Gerinnselfestigkeit nach 10 min) von ≤ 10 mm gegeben wird [30], also bei einer Fibrinogen-Konzentration unterhalb von 2,5 g/l, ist als höchst problematisch einzustufen: Die BÄK (Bundesärztekammer) und die EMA fordern als Zielwert einer Therapie, nicht als Interventionsgrenze, einen Wert von 1,0 g/l (vergl. dazu Indikation zur Gabe von Fibrinogen).
- Gemäß 7 Publikationen beträgt die cFib bei einer MCF von 0 mm zwischen 0 und 1,4 g/l. Soll dies ein Bereich von funktionell inaktivem Fibrinogen sein?
Mit zwei Abbildungen aus der Literatur soll dies belegt werden.
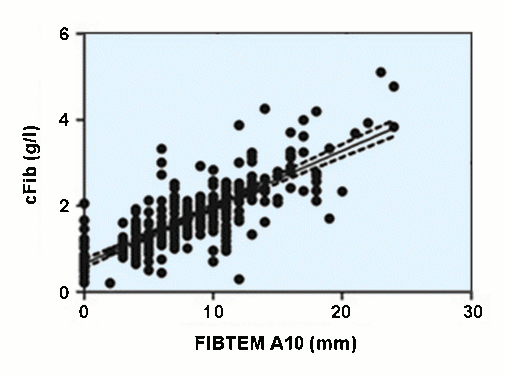
Bei dieser Darstellung (FIBTEM A10, [20]) beträgt die cFib für eine MCF von 0 mm zwischen ca. 0,2 und 2 g/l (inaktives Fibrinogen?), bei 6 mm streuen die Werte zwischen ca. 0,5 und 3,5 g/l.
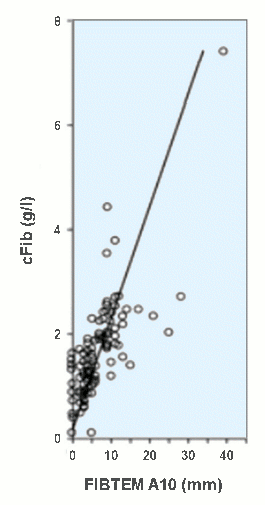
Das gleiche Bild kann man einer anderen Publikation entnehmen (FIBTEM A10, [16]: Auch hier bei 0 mm eine große Zahl von Messwerten bis ca. 1,5 g/l, erneut inaktives Fibrinogen?
- Gemäß 2 Publikationen beträgt die cFib 0 g/dl bis zu einer MCF von 5 mm, also eine Gerinnselbildung ohne Fibrinogen, kaum zu interpretieren.
Auch hier eine Abbildung aus der Literatur.
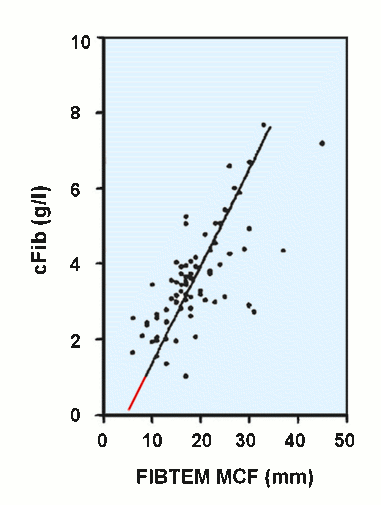
In diesem Fall [18] beträgt die cFib bis zu einer MCF von 5 mm immer noch 0 g/l, eine Gerinnselbildung ohne Fibrinogen dürfte kaum zu interpretieren sein.
Fazit 1
Eine auch nur annähernd exakte Messung der Fibrin-Konzentration im Plasma des Vollblutes ist über die FIBTEM-Diagnostik mit Hilfe des Rotem-Gerätes nicht möglich, insbesondere nicht im diagnostisch entscheidenden Bereich von 0 - 2 g/l.
Rotem bei prä-, intra- und postoperativen Besonderheiten
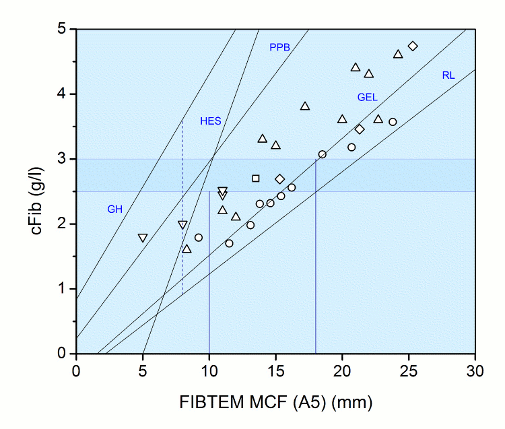
In der folgenden Abbildung sind entsprechende Befunde zusammengetragen:
Drei lineare Beziehungen (cFib vs.MCF) für den intraoperativen Bereich unter Einsatz von Ringer-Laktat- (RL), Gelatine- (GEL) und HES-Lösungen (HES) [10].
Zwei weitere lineare Beziehungen (cFib vs. MCF) für die Geburtshilfe (GH) und die postpartale Blutung (PPB) [6]. Weitere Einzelwerte stammen aus verschiedenen intraoperativen Bereichen [11, 14, 15, 24, 27, 28].
Fazit 2
Es ist nicht zu erkennen, wie eine annähernd exakte Messung der Fibrin-Konzentration im Plasma des Vollblutes mit der FIBTEM-Diagnostik mit Hilfe des Rotem-Gerätes möglich sein könnte: Der Einsatz von Infusionslösungen sowie verschiedene Besonderheiten (Gynäkologie, Geburtshilfe) schließen den Einsatz des Rotem-Gerätes aus.
Es ist bisher offensichtlich geworden, dass über die Rotem-Diagnostik eine verlässliche Diagnostik im Bereich der Fibrinogen-Konzentration von 0 - 2 g/l nicht möglich ist. Aus diesem Grund mehren sich die Publikationen mit quantitativen Verdünnungsversuchen, um vorhersagbare Fibrinogen-Konzentrationen im diagnostischen Bereich von 0 - 2 g/l einzustellen.
Zum besseren Verständnis der folgenden Abbildung soll die Problematik an einem Zahlenbeispiel verdeutlich werden.
Werden 100 ml Blut mit einem Hämatokrit von 40 %, typischer Wert von Citratblut (9 : 10 verdünnt), 1 : 2 verdünnt (100 ml Blut + 100 ml Lösung), dann nimmt die Fibrinogen-Konzentration im Plasma von 100 % auf 37,5 % ab:
60 ml Plasma x 100 % cFib = 160 ml Plasma/Lösung x 37,5 % cFib.
Auf diese Weise wurden die folgenden Literaturdaten verarbeitet, wobei die Verdünnung mit 0,9 % NaCl (NaCl), Gelatine- (GEL), HES- (HES) sowie Albumin-Lösung (ALB) erfolgte. Besonders bemerkenswert ist der Befund, dass eine 1 : 2-Verdünnung mit autologem Plasma, also Halbierung des Hämatokrits bei gleicher cFib, zu einer Steigerung der MCF und damit scheinbaren Erhöhung der cFib auf 131 % gemessen wird [5, 13, 19, 21, 23].
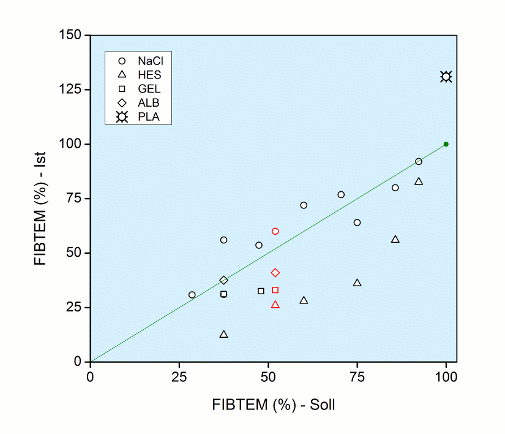
Eine Versuchsreihe [19], deren Ergebnisse in der Abb. mit rot gekennzeichnet sind, bedürfen eines besonderen Kommentars.
Bei den 33 % Verdünnungen (2 ml Citrat-Blut + 1 ml Lösung), d.h. cFib wurde auf 52 % gesenkt, wurden die Rotem-Ergebnisse (Median-Werte in Fig. 1 E) von den Autoren insofern erfolgreich kontrolliert, als die Änderung des Hämatokrits und der Thrombozytenzahl eindeutig mit den Vorhersagen übereinstimmte (Tab. 1). Dies gilt auch für die Änderung der cFib von ursprünglich 3,14 auf 1,63 g/l. Das bedeutet, dass offensichtliche Fehlmessungen vorliegen, die im Text (nicht im Summary) als Koagulopathie eingestuft wurden. Um zwischen Fehlmessung und Koagulopathie zu differenzieren, wurden jeweils 300 µl der verdünnten Blutproben entsprechend 210 µl Plasma (Hct 30 %) mit 10 µl á 200 µg Fibrinogen (cFib = 20 g/l) versetzt und damit die gemessene cFib von 1,63 auf 2,47 g/l erhöht.
Die Ergebnisse: Die MCF blieb im Falle von HES unverändert, also eine Erhöhung der cFib hat keinen Einfluss auf die MCF, d.h. grobe Fehlmessung im Beisein von HES. Im Falle von 0,9 % NaCl wurde die MCF von ursprünglich 14,9 mm auf 15,1 mm quasi normalisiert, allerdings mit nur 2,47 statt 3,14 g/l cFib, also eine grobe Überschätzung der cFib jetzt um 29 % (eine MCF von jetzt 15,1 mm entspricht 3,18 g/l cFib anstelle der tatsächlichen cFib von 2,47 g/l).
Im Falle von Albumin und Gelatine fand eine teilweise Korrektur nach oben statt.
Das bedeutet, dass die offensichtlichen Fehlmessungen (von - 19 bis + 8 %) bei Senkung des Hämatokrits über eine quantitative Zugabe von Fibrinogen nicht (HES - 19 %) oder teilweise überkompensiert (0,9 % NaCl + 29 %) werden können [19].
Fazit 3
Sowohl der Hämatokrit als auch insbesondere das Verdünnungsmedium führen im Bereich von 0 - 2 g/l cFib zu ganz erheblichen Fehlern bei der ROTEM-Messung, wie dies auch schon zuvor offensichtlich wurde.
Generelles Fazit
Unterhalb des Normalwertes der cFib (2,5 - 3,0 g/l), vor allem aber unterhalb der Interventionsgrenze (1,0 g/l) ist eine verlässliche Messung der cFib mit dem Rotem FIBTEM MCF nicht möglich, weil insbesondere der Hämatokrit und das Verdünnungsmedium ganz erhebliche, klinisch relevante Fehl-Messungen verursachen können. Die Folge [23]: “As a result, strength of the fibrin-based clot does not always correlate with fibrinogen concentration.”
Synopsis
Folgenden Aussagen wird explizit widersprochen, wie in der Tabelle dargestellt.
| Zitat | Widerspruch |
|---|---|
| „Low … FIBTEM clot strength (platelet inhibitor) usually indicates fibrinogen deficiency” [7]. | Eine „low“ MCF von z.B. 5 mm bedeutet eine cFib von 0,1 - 1,9 g/l [ s. Abb.], eine MCF von 0 mm kann eine cFib bis zu 2 g/l bedeuten [20], also diagnostisch nicht verwertbar. |
| „…utility of MCF … to guide administration of fibrinogen concentrate in cardiovascular surgery patients (target MCF: 22 mm)“ [7]. | Eine MCF von 22 mm entspricht einer cFib von 3,5 bis 4,9 g/l [s. Abb.], also diagnostisch kaum verwertbar. |
| „fib-tem® ist ein gebrauchsfertiges ROTEM®-Systemreagenz zur Bestimmung der Fibrinogenkonzentration … im Citratblut“ [26] | Sowohl körpereigenes als auch zugeführtes Fibrinogen ist nicht immer komplett gerinnbar“ [2]. |
| “Effect of Hct - FIBTEM MCF incorporates the contribution to whole blood clot firmness. This effect appear to be negligible in haemodiluted patients.” [Solomon … Görlinger, [25], employees] | Changes of thrombelastometry parameters need to be interpreted with caution … in the context of changing Hct ….[Nagler et al., [12], no conflict of interest]. “… a moderate, but clinically relevant, in vitro dilution of 33 % with saline, albumin, gelatine or HES resulted in a significant coagulopathy measured by ROTEM” [Solomon, employer in [12]]. |
| “Sowohl körpereigenes als auch zugeführtes Fibrinogen ist nicht immer komplett gerinnbar“ [2]. | Bei einer MCF von 0 mm und einer cFib von 1,8 g/l [16] bis 2 g/l [20] ergibt eine Fibrinogen-Substitution nicht nur keinen Sinn, sie birgt vielmehr eine erhebliche Gefahr einer Fibrinogen-Überdosierung. |
| „… it appears preferable to understand the impact of fibrinogen supplementation on whole-blood clotting than to know the concentration of fibrinogen in plasma” [23]. | Fachgesellschaften (z.B. S3-Leitlinie, [3] und Bundesärztekammer [1] fordern ausdrücklich die Fibrinogen-Bestimmung nach Clauss; „die übliche Testmethode zur Bestimmung des funktionellen Fibrinogens ist die Methode nach Clauss.“ [2]. |
| … bei einer maximalen Clot-Festigkeit < 8 mm im FIBTEM-Test ist mit erhöhter Blutungsneigung zu rechnen [29]. | „Der kritische … Fibrinogenspiegel, ab welchem Blutungen auftreten können, liegt bei ungefähr 0,5 - 1,0 g/l.“ (CSL Behring, Fachinformation Haemocomplettan, Oktober 2012), identisch mit Vorgaben der EMA. |
Literatur
- Bundesärztekammer: Querschnitts-Leitlinien zur Therapie mit Blutkomponenten und Plasmaderivaten.
4. Auflage. Deutscher Ärzteverlag, Köln 2008 - CSL Behring, Medizinisch Wissenschaftliche Abteilung, Stellungnahme vom 29.08.2013 zur Frage, was unter dem so genannten „funktionellen“ Fibrinogen zu verstehen ist.
- Deutsche Gesellschaft für Unfallchirurgie (federführend): S3-Leitlinie Polytrauma/Schwerverletzten-Behandlung.
AWMF online - Haas T, Spielmann N, Mauch J et al.:
Comparison of thromboelastometry (ROTEM) with standard plasmatic coagulation testing in paediatric surgery.
Br J Anaesth 2012; 108: 36 - 41 - Hanke AA, Maschler S, Schöchl H et al.:
In vitro impairment of whole blood coagulation and platelet function by hypertonic saline hydroxyethyl starch.
Scand J Trauma Resusc Emerg Med 2011; 19: 12 - Huissoud C, Carrabin N, Audibert F, Levrat A, Massignon D, Berland M, Rudigoz RC
Bedside assessment of fibrinogen level in postpartum haemorrhage by thrombelastometry.
BJOG 2009; 116: 1097 - 1102 - Kozek-Langenecker SA, Afshari A, Albaladejo P et al.:
Management of severe perioperative bleeding: Guidelines from the European Society of Anaesthesiology.
Eur J Anaesthesiol 2013; 30: 270 – 382 - Lang T, Bauters A, Braun SL, Pötzsch B, von Pape KW, Kolde HJ, Lakner M:
Multi-centre investigation on reference ranges for ROTEM thromboelastometry.
Blood Coagul Fibrinolysis 2005; 16: 301 – 310 - Lang T, Johanning K, Metzler H, Piepenbrock S, Solomon C, Rahe-Meyer N, Tanaka KA:
The effects of fibrinogen levels on thromboelastometric variables in the presence of thrombocytopenia.
Anesth Analg 2009; 108: 751 - 758 - Mittermayr M, Streif M, Haas T et al.:
Hemostatic changes after crystalloid or colloid fluid administration during orthopedic surgery: The role of fibringoen administration.
Anesth Analg 2007; 105: 905 - 917 - Momeni M, Carlier C, Baele P et al.:
Fibrinogen concentration significantly decreases after on-pump versus off-pump coronary artery bypass surgery: a systematic point-of-care ROTEM analysis.
J Cardiothorac Vasc Anesth 2013; 27: 5 – 11 - Nagler M, Kathriner S, Bachmann LM, Wuillemin WA:
Impact of changes in haematrocrit level and platelet count on thromboelastometry parameters.
Thrombosis Research 2013; 131: 249 - 253 - Ogawa S, Szlam F, Bolliger D, Nishimura T, Chen EP, Tanaka KA:
The impact of hematocrit on fibrin clot formation assessed by rotational thromboelastometry.
Anesth Analg 2012; 115: 16 – 21 - Rahe-Meyer N, Solomon S, Winterhalter M et al.:
Thrombelastometry-guided administration of fibrinogen concentrate for the treatment of excessive intraoperative bleeding in thoracoabdominal aortic aneurysm surgery.
J Thorac Cardiovasc Surg 2009; 138: 694 - 702 - Rahe-Meyer N, Pichlmaier M, Haverich A et al.:
Bleeding management with fibrinogen concentrate targeting a high-normal plasma fibrinogen level: a pilot study.
Br J Anaesth 2009; 102: 785 - 792 - Roullet S, Pillot, J, Freyburger et al.:
Rotation thrombelastometry detects thrombocytopenia and hypofibrinogenaemia during oprthotopic liver transplantation.
Br J Anaesth 2010; 104: 422 – 428 - Rugeri L, Levrat A, David JS et al.:
Diagnosis of early coagulation abnormalities in trauma patients by rotation thrombelastography.
J Thromb Haemost 2007; 5: 289 – 295 - Schaden E, Hoerburger D, Hacker S, Kraincuk P, Baron DM, Kozek-Langenecker S:
Fibrinogen function after severe burn injury.
Burns 2012; 38: 77 – 82 - Schlimp CJ, Cadamuro J, Solomon C, Redl H, Schöchl H:
The effect of fibrinogen concentrate and factor XIII on thromboelastometry in 33% diluted blood with albumin, gelatine, hydroxyethyl starch or saline in vitro.
Blood Transfus 2012; 13: 1 - 9 - Schöchl H, Cotton B, Inaba K, Nienaber U, Fischer H, Voelckel W, Solomon C:
FIBTEM provides early prediction of massive transfusion in trauma.
Crit Care 2011; 15: R265 - Schramko AA, Kuitunen AH, Suojaranta-Ylinen RT, Niemi TT:
Role of fibrinogen-, factor VIII- and XIII-mediated clot propagation in gelatin haemodilution.
Acta Anaesthesiol Scand 2009; 53: 731 – 735 - Solomon C, Cadamuro J, Ziegler B, Schöchl H, Varvenne M, Sørensen B, Hochleitner G, Rahe-Meyer N:
A comparison of fibrinogen measurement methods with fibrin clot elasticity assessed by thromboelastometry, before and after administration of fibrinogen concentrate in cardiac surgery patients.
Transfusion 2011; 51: 1695-1706 - Solomon C, Sørensen B, Hochleitner G, Kashuk J, Ranucci M, Schöchl H:
Comparison of whole blood fibrin-based clot tests in thrombelastography and thromboelastometry.
Anesth Analg 2012; 114: 721 - 730 - Solomon C, Hagl C, Rahe-Meyer N:
Time course of haemostatic effects of fibrinogen concentrate administration in aortic surgery.
Br J Anaesth 2013; 110: 947 – 956 (A) - Solomon C, Rahe-Meyer N, Schöchl H, Ranucci M, Görlinger K:
Effect of hematocrit on fibrin-based clot firmness in the FIBTEM test.
Blood Transf 2013; 11: 412 – 418 (B) - TEM International – Website (eingesehen August 2013):
www.rotem.de/site/index.php - Theusinger OM, Schröder CM, Eismon J, Emmert MY, Seifert B, Spahn DR, Baulig W:
The influence of laboratory coagulation tests and clotting factor levels on rotation thromboelastometry (ROTEM®) during major surgery with hemorrhage.
Anesth Analg 2013;117: 314 - 321 - Urwyler N, Theiler L, Hirschberg M, Kleine-Brueggeney M, Colucci G, Greif R:Standard vs. point-of-care measurement of fibrinogen: potential impact on clinical decisions.
Minerva Anesthesiol 2012; 78: 550 - 655 - Weber CF, Zacharowski K:
Gerinnungsmanagement.
In: Patient Blood Management (Hrsg. Gombotz H, Zacharowski K, Spahn DR). Thieme, Stuttgart 2013 - Weber CF, Görlinger K, Meininger D et al.:
Point of care testing – A prospective, randomized clinical trial of efficacy in coagulopathic cardiac surgery patients.
Anesthesiology 2012; 117: 531 - 547
