
Indikation einer Fibrinogen-Substitution
mit Anhängen zum Interessenkonflikt „Fibrinogen in European Guidelines“ und „Denkwürdiger November 2012“
Hintergrund
Hier wurde bereits deutliche Kritik an der Kooperation zwischen CSL Behring (Marburg) und TEM International (München) zum so genannten Fibrinogen-Marketing geübt.
Nun wird untersucht, inwieweit unter der Co-Autorenschaft eines Mitarbeiters von Behring [17], Hersteller des Fibrinogen-Konzentrats, Zweifel an der legitimen Indikation von Fibrinogen berechtigt sind, wie in einem aktuellen Beitrag in Transfusion beschrieben.
Schließlich wird in zwei Anhängen gezeigt, welche Wege die Fa. CSL Behring beschreitet, den Einsatz von Fibrinogen zu optimieren „Fibrinogen in European Guidelines“ und welche Interessenkonflikte im Fibrinogen-Umfeld zu beobachten sind „Denkwürdiger November 2012“.
Normalwert
Der im Fibrinogen-Marketing mit 2,7 g/l angegebene Normalwert der Fibrinogen-Konzentration (cFib), abgeleitet aus 5 Literaturstellen als gewichteter Mittelwert von 214 Probanden im Alter von 13 - 85 Jahren [8], wurde anhand zusätzlicher Literaturstellen überprüft. Dabei ergab sich, dass vor allem das Geschlecht und das Alter Einfluss auf die cFib nehmen.
Unter Einbeziehung von 31 Studien zum Thema wird belegt, dass Frauen im Mittel 0,16 g/l höhere Werte haben [7]. Da dieser Einfluss, gemessen an dem des Alters, vergleichsweise gering ausfällt, wird er im Folgenden vernachlässig, d. h. die angegebenen cFib-Werte sind Mittelwerte von Mann und Frau.
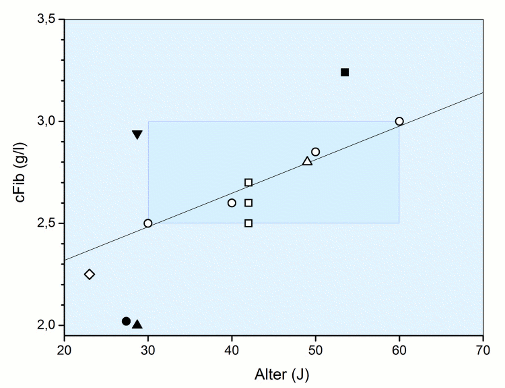
Die präzisesten Angaben zum Alters-Einfluss stammen von der Fibrinogen Studies Collaboration [7]: 49.101 Männer (mittl. Alter 52 Jahre) zeigen eine cFib von 2,75 ± 0,70 g/l, 41.428 Frauen (mittl. Alter 54 Jahre ) eine cFib von 2,97 ± 0,73 g/l. Für Männer (n = 60.092) ergibt sich eine positive Altersabhängigkeit von + 0,018 g/l pro 1 Jahr, für Frauen (n = 29.134) eine von + 0,015 g/l pro 1 Jahr. Daraus wurde eine lineare Beziehung für 90.529 Männer/Frauen mit 2,86 g/l (53 Jahre) und der entsprechenden Steigung von im Mittel 0,0165 g/l pro 1 Jahr entwickelt. Diese lineare Beziehung ist in der Abb. Fibrinogen-Normalwerte wiedergegeben, cFib (g/l) als Funktion des Alters (J).
Zusätzlich wurden in die Abb. Fibrinogen-Normalwerte aufgenommen:
2,5 g/l (30 J), 2,6 g/l (40 J), 2,85 (50 J), 3,0 g/dl (60 J), aus Fig. 1 (n= 1.421) [6];
2,5 g/l, 2,6 g/l und 2,7 g/l (42 J) mit 3 verschiedenen Methoden gemessen (n = 4) [17];
2,8 g/l (49 J) (n = 150) [21]; 2,25 g/l (23 J) (n = 13) [16].
Mehr oder weniger deutliche Abweichungen hiervon zeigen die Werte:
2,94 g/l (28,7 J) (n = 30) [11]; 2,02 g/l (27,4 J) (n = 12) [5]; 2,0 g/l (28,7 J) (n = 12) [13]; 3,24 g/l (53,5 J) (n = 4.116) [1].
Das eingezeichnete Rechteck gibt den - angenommenen - Normalwert-Bereich für Männer und Frauen von 30 - 60 Jahren an, der Mittelwert für dieses Kollektiv beträgt dann 2,75 g/l, er repräsentiert immerhin Daten von insgesamt 92.117 Probanden.
Dieser Wert deckt sich mit den Richtlinien der BÄK 2001 und 2003 mit 2 - 3 g/l. Im Jahre 2008 wird er dann aber von der BÄK erweitert auf „je nach Referenzkollektiv etwa zwischen 1,5 und 4 g/l“ und 2013 [9] nach einer DGAI-Handlungsempfehlung gemäß Beschluss des Präsidiums vom 22.11.2012 sogar auf „je nach Referenzkollektiv zwischen 1,5 - 4,5 g/l“, dies allerdings ohne erforderliche Literaturangabe. Der höchste Wert findet sich beim Hersteller CSL Behring [FI Haemocomplettan 2011].
Unter Berücksichtigung der methodischen Probleme wird der Normalwert-Bereich 2003 ausgedehnt [10]: „The Clauss assays are generally reproducible between centers, analysers and regents, but it is important to note that the normal reference interval must be determined for each laboratory for each assay, and is not a general value (Table 1), although the widely accepted normal reference value for fibrinogen is between 1.5 and 4.5 g/l.”
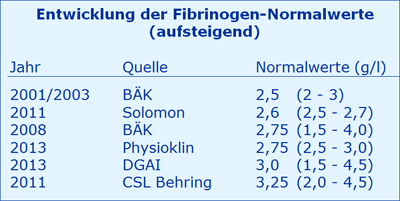
Es wurde keine Literaturstelle mit Normalwerten < 2,0 oder > 3,5 g/l gefunden.
Fazit
Der Normalwert-Bereich für Männer und Frauen von 30 - 60 Jahren, abgeleitet aus Daten von 92.117 Normalpersonen beträgt 2,5 - 3,0 g/l mit einem Mittelwert von 2,75 g/l. Es ist offensichtlich, dass die Formulierung von Solomon et al. [17] den Fibrinogen-Normalwert nach oben verschieben soll: "… at concentrations close to and above the normal value (4.5 g/l)…", obwohl die Autoren selbst Normalwerte im Bereich von 2,5 bis 2,7 g/l (□ in der Abb. Fibrinogen-Normalwerte) gemessen haben.
Fibrinogen-Konzentration im Verlauf einer Blutvolumenverdünnung
Mit einer nicht-linearen Verdünnungsformel für die isovolämische Hämodilution
cX = cX0 • e-VV/BV
ergibt sich die neue Konzentration cX, wenn die Ausgangskonzentration cX0 mit dem Volumenverlust (VV) und dem Blutvolumen (BV) über eine e-Funktion verrechnet wird. Hiermit kann eine neue Hb-Konzentation (cHb) ermittelt werden (cHb0 = 14,5 g/dl), ebenso eine neue Albumin bzw. Fibrinogen-Konzentration (cFib0 = 2,75g/l). Da die Albumin- und die Fibrinogen-Konzentration im Gegensatz zur cHb nicht in g/l Blut (bzw. g/dl) sondern g/l Plasma angegeben werden, müssen die aus der Formel erhaltenen neuen Konzentrationen mit dem Hämatokrit in Plasmawerte umgerechnet werden. So ist die Abb. Isovolämische Hämodilution entstanden.
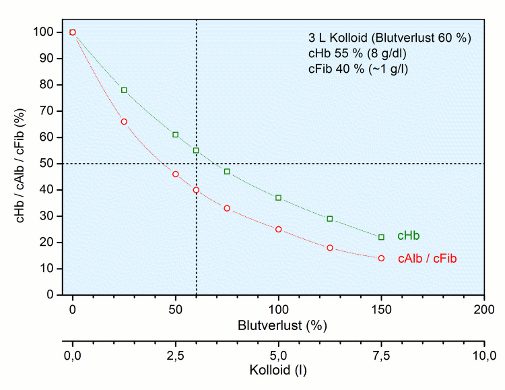
Das wichtigste Ergebnis ist die Tatsache, dass die prozentuale Verdünnung des Plasmas, also Albumin und Fibrinogen, deutlich stärker erfolgt als die des Blutes, also Hämoglobin.
Insofern ist die Aussage [4] richtig, dass im Rahmen einer Verdünnungs-Koagulopathie Fibrinogen als erster Prokoagulationsfaktor in den kritischen Bereich von 1g/l (Plasma) fällt, früher als z. B. die Thrombozyten (Blut).
Wenn hier bei einem Blutverlust von 60 % eine cFib von ~ 1 g/l resultiert, also Blutvolumenersatz 0,6fach, steht dies im deutlichen Widerspruch zu den Angaben anderer Autoren, wonach diese Konzentration erst beim 1,5fachen des Blutvolumenersatzes auftreten soll [18] bzw. erst beim 1,5fachen des Blutvolumenersatzes eine cFib von 1,5 g/l erreicht werden soll [12].
Fazit
Eine Fibrinogen-Konzentration von ~ 1 g/l wird bei Verlust von ca. 60 % des Blutvolumens und isovolämischem Volumenersatz erreicht.
Indikation einer Fibrinogen-Substitution
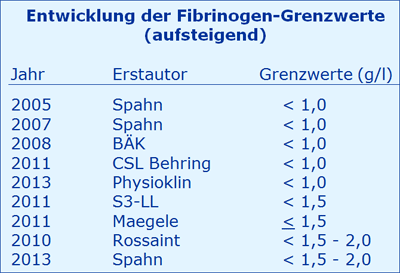
Der in der Literatur angegebene Grenzwert zur Indikation einer Fibrinogen-Substitution wird in den aktuellen Querschnittsleitlinien der BÄK [4] eindeutig festgelegt:
„Die kritische Grenze, bei der spontane Blutungen auftreten können, liegt bei Werten < 1 g/l (bei starker Blutung < 1,5 g/l)“, identisch mit der Herstellerangabe von CSL Behring [FI Haemocomplettan 2011]. Die gleiche Aussage "Fibrinogen 1,0 g/l trigger point at which blood components should be transfused” [18] aus dem Jahre 2005 wird dann 2010 – ohne jegliche Begründung – deutlich angehoben [14]: “We recommend treatment with fibrinogen concentrate …if significant bleeding …at plasma fibrinogen level of less than 1.5 - 2.0 g/l“, und auch 2013 trotz erheblicher Einschränkungen beibehalten [20].
Bereits 2011 [15] wird ausgeführt: „Eine Substitution von Fibrinogen sollte bei Werten von < 1,5 g/l durchgeführt werden“ und im gleichen Jahr [12]: “Gabe von Fibrinogen bei schwerer Blutung … Fibrinogenspiegel ≤ 1,5 g/l“ (cave: ≤ 1,5 g/l lässt eine Fibrinogen-Gabe bei 1,5 g/l zu, bei < 1,5 g/l aber nicht).
Zu diesen Grenzwerten ein Zitat aus dem Jahre 2007 [19] für Trauma-Patienten (Unterstreichungen vom Autor): „The evidence for the clinical efficacy of cryoprecipitate and fibrinogen in trauma patients is limited; no clinical randomised studies have been performed to determine whether the administration of cryoprecipitate or fibrinogen improves clinical outcome in severely bleeding trauma patients.”
Und ein ähnliches Zitat aus dem Jahre 2013 [20] (Unterstreichungen vom Autor): “However, as recent systematic reviews have shown [xx], there are no adequately powered prospective clinical trials to demonstrate the risk:benefit analysis of using a source of additional fibrinogen to manage bleeding trauma patients. Well-designed prospective, randomised double-blinded studies evaluating the effect of fibrinogen supplementation are urgently needed.
Eine ausführliche Darstellung der Situation findet sich im Anhang „Fibrinogen in European Guidelines“.
Fazit
Die gültigen Leitlinien der BÄK legen eindeutig fest:
„Die kritische Fibrinogen-Grenze liegt bei Werten < 1 g/l, bei starker Blutung < 1,5 g/l.“
Eine Fibrinogen-Gabe bei einer Konzentration von 1,8 g/l [17] ist durch nichts gerechtfertigt.
Zielwert der Therapie
Die Richtlinien der BÄK aus den Jahren 2001 bis 2003 [2, 3] legen fest: Im Anschluss an eine Fibrinogensubstitution sollte die minimale Plasmakonzentration 1,5 g/l Plasma betragen. Die Richtlinien der BÄK von 2008 [4] hingegen legen fest: Im Anschluss an eine Fibrinogensubstitution soll die minimale Plasmakonzentration 1,0 g/l Plasma betragen.
Als Begründung wird dann noch angefügt (Unterstreichung vom Autor):
„Deswegen ist bei akuten Blutungen oder relevanter Blutungsneigung immer eine direkte Bestimmung der Fibrinogenkonzentration (Methode nach Clauss) zu empfehlen.
Reproduzierbar und richtig gemessene Fibrinogenspiegel für den Bereich um und unter 1 g/l müssen in der jeweiligen klinischen Einheit sichergestellt werden (Kalibrierung, Qualitätssicherung)“. Die Ausdehnung des diagnostischen Bereichs bis zu 5 g/l [17] ergibt somit überhaupt keinen Sinn.
Aber 2013 [9] kommt es mit der DGAI-Handlungsempfehlung zu einer weiteren Steigerung: „ ... im Rahmen von akuten, massiven Blutungen [wird] ein Fibrinogenspiegel von 1,5 - 2,0 g/l empfohlen“. Dies wird begründet mit einem Eigen-Zitat [14] und der S3-Leitlinie Polytrauma / Schwerverletzten-Behandlung von 2011 [15]. In dieser Leitlinie zitiert der verantwortliche Autor HL die aktuellen Querschnittleitlinien der BÄK wie folgt: „Die BÄK empfiehlt, bei massiven Blutungen ... Werte ˃ 1,5 g/l anzustreben.“ Aber die Formulierung der BÄK lautet ganz anders, nämlich: „Im Anschluss an eine Fibrinogensubstitution soll die minimale Plasmakonzentration 1,0 g/l Plasma betragen.“
Alle Werte werden vom Hersteller CSL Behring übertroffen: „Nach Substitution ... nicht höher als die untere Grenze des Normalwertes“, also 2 g/l [FI Haemocomplettan 2011].
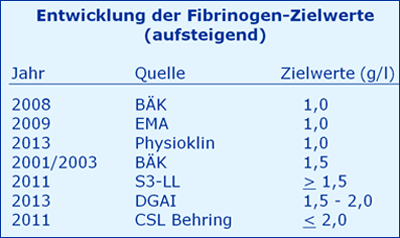
Fazit
Die gültigen Leitlinien der BÄK legen eindeutig fest: Im Anschluss an eine Fibrinogen-Substitution soll die minimale Plasmakonzentration 1,0g/l Plasma betragen. Reproduzierbar und richtig gemessene Fibrinogenspiegel für den Bereich um und unter 1 g/l sind dazu erforderlich.
Eine Fibrinogen-Gabe bis zu 3,3 g/l [17] ist durch nichts gerechtfertigt und vom Hersteller ausdrücklich negiert („…nicht höher als 2 g/l, um die Gefahr von thromboembolischen Komplikationen gering zu halten“, FI Haemocomplettan). Ebenso durch nichts gerechtfertigt ist die Ausdehnung des diagnostischen Bereichs bis zu 5 g/l [17].
Generelles Fazit zum Fibrinogen
- Der Normalwert-Bereich für Männer und Frauen von 30 - 60 Jahren beträgt 2,5 - 3,0 g/l mit einem Mittelwert von 2,75 g/l.
- Die kritische Grenze liegt bei Werten < 1 g/l, die bei Verlust von ca. 60 % des Blutvolumens erreicht wird.
- Nach einer Substitution soll die minimale Konzentration 1,0 g/l Plasma betragen.
- Der Hersteller von Fibrinogen-Konzentraten, CSL Behring, ist offensichtlich bemüht, in seiner Fachinformation sowie "seiner" Publikation und Guideline die Normal- und Zielwerte von Fibrinogen weiter nach oben zu treiben.
Literatur
- Aliberti G, Proietta M, Pulignano I, Del Porto F, Tammeo A, Trappolini M:
Association between fibrinogen plasma levels and platelet counts in an outpatient population and in patients with coronary heart disease.
Blood Coagulation and Fibrinolysis 2010; 21: 216-220 - Bundesärztekammer: Leitlinien zur Therapie mit Blutkomponenten und Plasmaderivaten.
2. Auflage. Deutscher Ärzteverlag, Köln 2001 - Bundesärztekammer: Leitlinien zur Therapie mit Blutkomponenten und Plasmaderivaten.
3. Auflage. Deutscher Ärzteverlag, Köln 2003 - Bundesärztekammer: Querschnitts-Leitlinien zur Therapie mit Blutkomponenten und Plasmaderivaten.
4. Auflage. Deutscher Ärzteverlag, Köln 2008
(Spannagl M *, Kapitel 7, 8) - Collen D, Semeraro N, Tricot JP, Vermylen J:
Turnover of fibrinogen, plasminogen, and prothrombin during exercise in man.
J Appl Physiol 1977; 42: 865-73 - Dotevall A, Johansson S, Wilhelmsen L:
Association between fibrinogen and other risk factors for cardiovascular disease in men and women. Results from the Göteborg MONICA survey 1985.
Ann Epidemiol 1994; 4: 369-74 - Fibrinogen Studies Collaboration:
Associations of plasma fibrinogen levels with established cardiovascular disease risk factors, inflammatory markers, and other characteristics: individual participant meta-analysis of 154,211 adults in 31 prospective studies: the fibrinogen studies collaboration.
Am J Epidemiol 2007; 166: 867-79 - Geigy Scientific Tables (Ed. C. Lentner) vol. 3, p. 148. Ciba-Geigy, Basel 1984
- Grottke O*, Frietsch T*, Maas M, Lier H*, Rossaint R*:
DGAI-Handlungsempfehlung (gemäß Beschluss des Präsidiums vom 22.11.2012): Umgang mit Massivblutungen und assoziierten perioperativen Gerinnungsstörungen.
Anästh Intensivmedizin 2013; 54: 147-157
(Anaesthesist 2013; 62: 213-224) - Kamath S, Lip GYH:
Fibrinogen: biochemistry, epidemiology and determinants.
QJM 2003; 96: 711-729 - Lackner H, Javid JP:
The clinical significance of the plasminogen level.
Am J Clin Pathol 1973; 60: 175-81 - Maegele M*, Paffrath T, Bouillon B*:
Akute trauma-assoziierte Gerinnungsstörung beim Schwerverletzten.
Dtsch Ärztebl 2011; 108: 827-835 - Richardson SG, Matthews KB, Cruickshank JK, Geddes AM, Stuart J:
Coagulation activation and hyperviscosity in infection.
Br J Haematol 1979; 42: 469-80 - Rossaint R*, Bouillon B*, Cerny V, Coats TJ, Duranteau J, Fernandez-Mondejar E, Hunt BJ, Komadina R, Nardi G, Neugebauer E, Ozier Y, Riddez L, Schultz A, Stahel PF, Vincent J-L, Spahn DR*:
Management of bleeding following major trauma: an updated European guideline.
Critical Care 2010, 14: R52 (doi:10.1186/cc8943) - S3-Leitlinie Polytrauma/Schwerverletzten-Behandlung.
Deutsche Gesellschaft für Unfallchirurgie (federführend). AWMF online
(Lier H*, Autor Kap. 2.16 Gerinnung) - Schaden E, Wetzel L, Kozek-Langenecker S, Thaler U, Scharbert G:
Effect of the carrier solution for hydroxyethyl starch on platelet aggregation and clot formation.
Br J Anaesth 2012; 109: 572-577 - Solomon C*, Cadamuro J, Ziegler B, Schöchl H*, Varvenne M, Sørensen B*, Hochleitner G**, Rahe-Meyer N*:
A comparison of fibrinogen measurement methods with fibrin clot elasticity assessed by thromboelastometry, before and after administration of fibrinogen concentrate in cardiac surgery patients.
Transfusion 2011; 51: 1695-1706 - Spahn DR*, Rossaint R*:
Coagulopathy and blood transfusion in trauma.
Br J Anaesth 2005; 95: 130-139 - Spahn DR*, Cerny V, Coats TJ, Duranteau J, Fernández-Mondéjar E, Gordini G, Stahel PF, Hunt BJ, Komadina R, Neugebauer E, Ozier Y, Riddez L, Schultz A, Jean-Louis Vincent J-L, Rossaint R*:
Management of bleeding following major trauma: a European guideline.
Critical Care 2007: 11: R17 (doi:10.1186/cc5686) - Spahn DR*, Bouillon B*, Cerny V, Coats TJ, Duranteau J, Fernandez-Mondejar E*, Filipescu D, Hunt BJ, Komadina R, Nardi G, MM*, Neugebauer E, Ozier Y*, Riddez L, Schultz A, Vincent J-L, Rossaint R*:
Management of bleeding and coagulopathy following major trauma: an updated European Guideline
Critical Care 2013; 17: R76 (doi:10.1186/cc12685) - Stakenburg J, Neumann H:
A rapid and simple fibrinogen determination.
Clin Chim Acta 1977; 80: 141-9
* Diese Autoren geben hier oder an anderer Stelle einen Interessenkonflikt
CSL Behring betreffend an
** Mitarbeiter von CSL Behring
Anhang: Fibrinogen in European Guidelines
Hier wird eine fortlaufende Analyse einer European Guideline zum Thema Fibrinogen wiedergegeben, die von einer Mannheimer Firma erstellt und von Sponsoren finanziert wurde.
2007
Spahn DR*, Cerny V, Coats TJ, Duranteau J, Fernández-Mondéjar E, Gordini G, Stahel PF, Hunt BJ, Komadina R, Neugebauer E, Ozier Y, Riddez L, Schultz A, Jean-Louis Vincent J-L, Rossaint R*:
Management of bleeding following major trauma: a European guideline.
Critical Care 2007: 11: R17 (doi:10.1186/cc5686)
Recommendation 22
We recommend treatment with fibrinogen concentrate or cryoprecipitate if significant bleeding is accompanied by a plasma fibrinogen Level of less than 1 g/l. (Grade 1C).
Zitat (Unterstreichungen vom Autor)
„Cryoprecipitate or fibrinogen is used for the correction of both inherited and acquired hypofibrinogenaemia. Their use is based on the assumptions that low fibrinogen levels are associated with a risk of bleeding and that the achievement of higher levels of fibrinogen decreases that risk. The evidence for the clinical efficacy of cryoprecipitate and fibrinogen in trauma patients is limited; no clinical randomised studies have been performed to determine whether the administration of cryoprecipitate or fibrinogen improves clinical outcome in severely bleeding trauma patients.”
Procedere der Erstellung (Unterstreichungen vom Autor)
The development of this guideline was initiated and performed by the authors as members of the Task Force for Advanced Bleeding Care in Trauma. Members of the Task Force were compensated for their presence at face-to-face meetings but not for the time invested in developing and reviewing the recommendations or manuscript. Meeting organization and medical writing support for literature searches and manuscript preparation were provided by Thomson Physicians World GmbH. Costs incurred for travel, hotel accommodations, meeting facilities, honoraria, and preparation of the guidelines were supported by unrestricted educational grants from Novo Nordisk AG (Zurich, Switzerland). The sponsor had no authorship or editorial control over the content of the meetings or any subsequent publication.
2010
Rossaint R*, Bouillon B*, Cerny V, Coats TJ, Duranteau J, Fernandez-Mondejar E, Hunt BJ, Komadina R, Nardi G, Neugebauer E, Ozier Y, Riddez L, Schultz A, Stahel PF, Vincent J-L, Spahn DR*:
Management of bleeding following major trauma: an updated European guideline.
Critical Care 2010, 14: R52 (doi:10.1186/cc8943)
Recommendation 26
We recommend treatment with fibrinogen concentrate or cryoprecipitate if significant bleeding is accompanied by thrombelastometric signs of a functional fibrinogen deficit or a plasma fibrinogen level of less than 1.5 - 2.0 g/l. (Grade 1C)
Zitat
Nach Wechsel des Erstautors und Erhöhung des Fibrinogen-Triggers um mehr als 50 - 100 % findet sich kein mit 2007 und 2013 vergleichbares – einschränkendes – Zitat mehr.
Procedere der Erstellung (Unterstreichungen vom Autor)
The development of this guideline was initiated and performed by the authors as members of the Task Force for Advanced Bleeding Care in Trauma. Members of the Task Force were compensated for their presence at face-to-face meetings, but not for the time invested in developing and reviewing the recommendations or manuscript. Meeting organisation and medical writing support for literature searches and manuscript preparation were provided by Physicians World Europe GmbH, Mannheim, Germany. Costs incurred for travel, hotel accommodation, meeting facilities, honoraria and preparation of the guideline were supported by unrestricted educational grants from Novo Nordisk Health Care AG, Zurich, Switzerland. The sponsor had no authorship or editorial control over the content of the meetings or any subsequent publication.
2013
Spahn DR*, Bouillon B*, Cerny V, Coats TJ, Duranteau J, Fernandez-Mondejar E*, Filipescu D, Hunt BJ, Komadina R, Nardi G, Neugebauer E, Ozier Y*, Riddez L, Schultz A, Vincent J-L, Rossaint R*:
Management of bleeding and coagulopathy following major trauma: an updated European Guideline
Critical Care 2013; 17: R76 (doi:10.1186/cc12685)
Recommodation 27
We recommend treatment with fibrinogen concentrate or cryoprecipitate in the continuing management of the patient if significant bleeding is accompanied by thromboelastometric signs of a functional fibrinogen deficit or a plasma fibrinogen level of less than 1.5 - 2.0 g/l. (Grade 1C)
Zitate (Unterstreichungen vom Autor)
“However, as recent systematic reviews have shown [364, 373], there are no adequately powered prospective clinical trials to demonstrate the risk:benefit analysis of using a source of additional fibrinogen to manage bleeding trauma patients. Well-designed prospective, randomised double-blinded studies evaluating the effect of fibrinogen supplementation are urgently needed.
364: Kozek-Langenecker S, Sorensen B, Hess JR, Spahn DR: Clinical effectiveness of fresh frozen plasma compared with fibrinogen concentrate: a systematic review. Crit Care 2011; 15: R239
373: Meyer MA, Ostrowski SR, Windeløv NA, Johansson PI: Fibrinogen concentrates for bleeding trauma patients: what is the evidence? Vox Sang 2011; 101:185-190
Procedere der Erstellung (Unterstreichungen vom Autor)
The development of this guideline was initiated and performed by the authors as members of the Task Force for Advanced Bleeding Care in Trauma.
Members of the task force were compensated for their presence at one face-to-face meeting, but not for the time invested in developing and reviewing the recommendations or manuscript. Meeting organisation and medical writing support for literature searches and manuscript preparation were provided by Physicians World Europe GmbH (Mannheim, Germany). Costs incurred for medical writing support, travel, hotel accommodation, meeting facilities, honoraria and publication were supported by unrestricted grants from CSL Behring GmbH (Marburg, Germany) and LFB Biomédicaments (Courtaboeuf, France).The grantors had no authorship or editorial control over the content of the meetings or any subsequent publication.
Literatur
Spahn DR*, Cerny V, Coats TJ, Duranteau J, Fernández-Mondéjar E, Gordini G, Stahel PF, Hunt BJ, Komadina R, Neugebauer E, Ozier Y, Riddez L, Schultz A, Jean-Louis Vincent J-L, Rossaint R*:
Management of bleeding following major trauma: a European guideline.
Critical Care 2007: 11: R17 (doi:10.1186/cc5686)
Rossaint R*, Bouillon B*, Cerny V, Coats TJ, Duranteau J, Fernandez-Mondejar E, Hunt BJ, Komadina R, Nardi G, Neugebauer E, Ozier Y, Riddez L, Schultz A, Stahel PF, Vincent J-L, Spahn DR*:
Management of bleeding following major trauma: an updated European guideline.
Critical Care 2010, 14: R52 (doi:10.1186/cc8943)
Spahn DR*, Bouillon B*, Cerny V, Coats TJ, Duranteau J, Fernandez-Mondejar E*, Filipescu D, Hunt BJ, Komadina R, Nardi G, MM*, Neugebauer E, Ozier Y*, Riddez L, Schultz A, Vincent J-L, Rossaint R*:
Management of bleeding and coagulopathy following major trauma: an updated European Guideline
Critical Care 2013; 17: R76 (doi:10.1186/cc12685)
* Diese Autoren geben hier einen Interessenkonflikt – CSL Behring betreffend – an.
Mit Änderung des Sponsors von Novo Nordisk zu CSL Behring nimmt der Prozentsatz der Autoren mit Conflict of Interest – Behring betreffend – deutlich zu (von 13 auf 38 %), hier als „Competing Interest“ bezeichnet.
Anhang: Denkwürdiger November 2012
Folgende Ereignisse stammen alle aus dem November 2012:
22. November 2012
Gemäß Beschluss des Präsidiums der DGAI vom 22.11.2012 wird 2013 eine Handlungsempfehlung veröffentlicht „Umgang mit Massivblutungen und assoziierten perioperativen Gerinnungsstörungen“, bei der 4 der 5 Autoren (OG, TF, HL, RR) einen Interessenkonflikt CSL Behring betreffend erklären.
(Anästh Intensivmedizin 2013; 54: 147-157).
Die gleiche Handlungsempfehlung wird später publiziert, allerdings ohne den Zusatz „Gemäß Beschluss des Präsidiums der DGAI vom 22.11.2012 (Anaesthesist 2013; 62: 213-224)
24. November 2012
Das DIVI-Präsidium hat auf seiner Sitzung vom 24.11.2012…. unter anderem beschlossen: Vertreter aus der Industrie können jederzeit Mitglied von DIVI-Sektionen werden, sein oder bleiben, sofern sie DIVI-Mitglied sind (DIVI 2013; 4: 4).
Die Konsequenz: Der Medical Director (KG) von TEM International, Hersteller des Rotem-Gerätes, darf Mitglied der Sektion „Klinische Hämotherapie und Hämostase-Management“ bleiben und folglich auch an den Richtlinien zum Einsatz des Rotem-Gerätes mitwirken.
30. November 2012
An diesem Tage erscheint im Deutschen Ärzteblatt eine Originalarbeit zum Thema „Interessenkonflikte bei Autoren medizinischer Leitlinien“ mit folgender Schlussfolgerung nach Auswertung von 297 Leitlinien der Jahre 2009-2011: „Standards für die Bewertung und das Management von Interessenkonflikten in Leitlinien fehlen und sollten dringend entwickelt werden.“
(Langer T et al: Dtsch Ärztebl 2012; 109: 836-842)
30. November 2012
Bis zu diesem Tage haben 434 Neurologen einen Aufruf unter „Neurology First“ unterzeichnet, in dem unter anderem gefordert wird: „Wer Interessenkonflikte hat, kann nicht Autor einer Leitlinie sein.“ (http://www.neurologyfirst.de/aufruf.php)
Die Konsequenz: Es hätte nicht passieren dürfen, dass bei der Erstellung der S3-Leitlinie Polytrauma/Schwerverletzten-Behandlung (2011) der Deutschen Gesellschaft für Unfallchirurgie (federführend) ein Autor (HL) mit einem deklarierten Interessenkonflikt CSL Behring (Fibrinogen) und TEM International (Rotem) betreffend das Kapitel „Gerinnungssystem“ bearbeitet. Hier hätten die Regularien der AWMF (Netzwerk der Wissenschaftlichen Medizinischen Fachgesellschaften in Deutschland) greifen müssen.
